HER2 beim Lungenkarzinom
Bedeutung und Prävalenz von HER2 beim Lungenkarzinom
Das ERBB2-Gen kodiert das Protein HER2 (humaner epidermaler Wachstumsfaktor 2) und spielt als onkogenes Target beim nicht-kleinzelligen Lungenkarzinom (NSCLC) eine zunehmend bedeutende Rolle. HER2-Alterationen umfassen Mutationen, Genamplifikationen und Proteinüberexpression, die jeweils unterschiedliche klinische und prognostische Relevanz besitzen.1
Im Gegensatz zum Mammakarzinom bestehen beim NSCLC keine konsistenten Korrelationen zwischen diesen Alterationstypen – insbesondere liegen HER2 (ERBB2)-Mutationen häufig ohne begleitende Amplifikation oder Überexpression vor. Dies spricht für eigenständige molekulare Subtypen mit unterschiedlichen biologischen und therapeutischen Implikationen.1–4

Informationen zum Biomarker HER2(ERBB2).
Wichtiges therapeutisches Ziel: HER2 (ERBB2)-Mutationen
Aktivierende HER2 (ERBB2)-Mutationen kommen bei 2–4 % aller NSCLC-Fälle vor.5,6 Ihre Prävalenz ist insbesondere bei Nichtraucher:innen, Frauen, Personen asiatischer Herkunft und bei Adenokarzinomen erhöht.4,5 Wie bei anderen onkogenen Treibermutationen, z. B. EGFR, KRAS, BRAF, ALK, PI3KCA und NRAS, schließen sich HER2 (ERBB2)-Mutationen in der Regel mit weiteren Mutationen gegenseitig aus.3 HER2 (ERBB2)-Amplifikationen und HER2- Überexpressionen sind ebenfalls nachweisbar, jedoch seltener Ziel therapeutischer Interventionen als HER2 (ERBB2)-Mutationen.
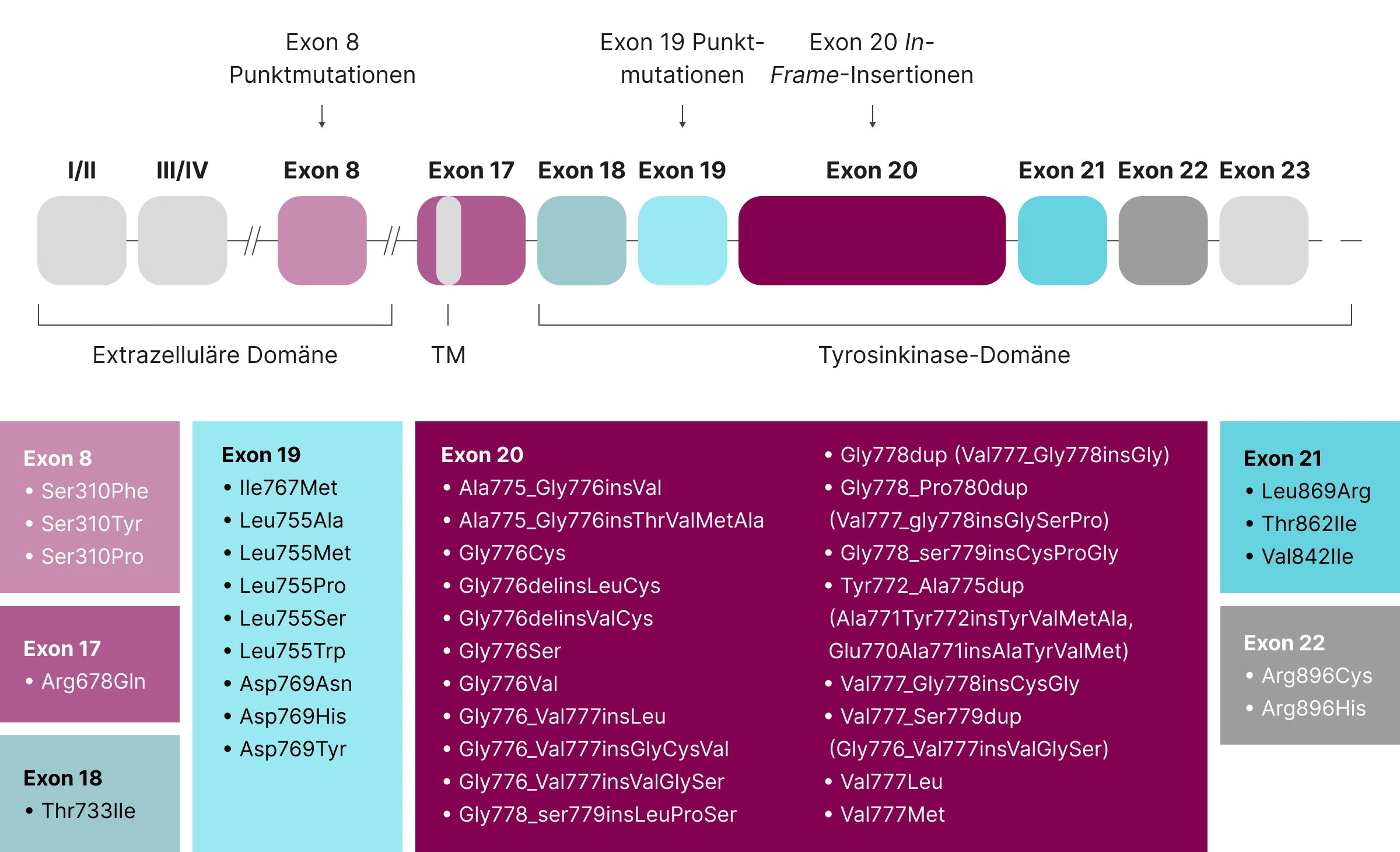
Lokalisation der wichtigsten HER2 (ERBB2)-Mutationen
Während beim Mammakarzinom vor allem Mutationen in Exon 19 und 21 auftreten, liegen die häufigsten HER2 (ERBB2)-Mutationen beim NSCLC im Exon 20.4,5,7 Hier dominieren In-Frame-Insertionsmutationen, insbesondere A775_G776insYVMA – eine Duplikation von 12 Nukleotiden, die zur Einfügung von vier Aminosäuren (YVMA) in der Kinasedomäne führt.1,5
Die Lokalisation der wichtigsten HER2 (ERBB2)-Mutationen mit ihren Häufigkeiten sind hier dargestellt:
Klinische Relevanz und Prognose
HER2 (ERBB2)-Mutationen beim NSCLC sind mit einer ungünstigen Prognose assoziiert.2 Im Vergleich zu EGFR- oder ALK-positiven NSCLC-Subgruppen weisen Patient:innen mit HER2 (ERBB2)-mutiertem Tumor, insbesondere dem YVMA-Subtyp, das schlechteste klinische Outcome auf.2 So zeigte sich beispielsweise eine deutlich erhöhte Inzidenz von Hirnmetastasen nach 12 Monaten in der HER2 (ERBB2) YVMA-Gruppe im Vergleich zu HER2 (ERBB2)-negativen Patient:innen (40,2 % vs. 3,6 %).2,4 Zudem stellen HER2 (ERBB2)-Mutationen und -Amplifikationen potenzielle Mechanismen der erworbenen Resistenz gegenüber EGFR-Tyrosinkinase-Inhibitoren (TKI) dar.4
Studien & Leitlinien-Empfehlungen zur HER2 (ERBB2)- Testung beim Lungenkarzinom
HER2 (ERBB2)- Testung bei allen NSCLC-Patient:innen im Stadium IV empfohlen
Bei Patient:innen mit fortgeschrittenem NSCLC (Stadium IV) wird vor Beginn einer systemischen Erstlinientherapie eine umfassende molekulare Diagnostik empfohlen. Diese sollte eine Analyse auf HER2 (ERBB2)-Mutationen umfassen – insbesondere in den Exonen 8, 18, 19, 20 und 21 – sowie weitere therapeutisch relevante genomische Alterationen einschließen.10 Die aktuelle S3-Leitlinie spricht sich explizit für den Einsatz Next-Generation-Sequencing (NGS)-basierter molekularpathologischer Verfahren aus, um eine präzise, biomarkergestützte Therapiestratifizierung zu ermöglichen.10
Gemäß den nationalen Leitlinien10,11 sollen folgende molekularen Zielstrukturen untersucht werden (alphabetisch geordnet). In der Klassifikation einzelner Biomarker als essenzielle Mindestanforderung (++) oder als erweiterte Diagnostik (+) besteht weitgehend Übereinstimmung:

Anforderungen an die molekularpathologische Diagnostik
Die molekularbiologische Diagnostik soll:
- zielgerichtet
- umfassend
- gewebesparend
- integriert
- qualitätsgesichert
- und zeitnah erfolgen.
Als zeitlicher Zielkorridor gilt die Vorlage eines Befundes innerhalb von maximal 10 Arbeitstagen.11
Das ESMO Consensus Statement zur HER2-Testung beim NSCLC betont, dass bei Nachweis einer HER2 (ERBB2)-Mutation im Pathologiebericht die konkrete Aminosäuresubstitution angegeben werden sollte.4 Dies ist relevant, da unterschiedliche Punktmutationen und Insertionen variabel auf derzeit verfügbare oder in Entwicklung befindliche HER2-Inhibitoren ansprechen können. Zusätzlich wird empfohlen, bei allen verwendeten Proben zur DNA-Extraktion den Tumorzellgehalt mit anzugeben, um die Aussagekraft der Ergebnisse korrekt einordnen zu können.4
Abkürzungen
ALK: Anaplastische Lymphomkinase (Gen); EGFR: epidermaler Wachstumsfaktor-Rezeptor; ERBB2: v-erb-b2 erythroblastic leukemia viral oncogene homolog 2; ESMO: European Society for Medical Oncology; HER2: humaner epidermaler Wachstumsfaktor-Rezeptor 2 (Protein); HER2: humaner epidermaler Wachstumsfaktor-Rezeptor 2 (Gen); NGS: Next-Generation-Sequencing; NRAS: Neuroblastoma RAS Viral Oncogene Homolog; NSCLC: nicht-kleinzelliges Lungenkarzinom; PIK3CA: Phosphoinositid-3-Kinase katalytische Untereinheit alpha (Gen); TKI: Tyrosinkinase-Inhibitor; TM: Transmembran-Domäne; YVMA: Tyrosin-Valin-Methionin-Alanin (Aminosäuresequenz)
- Yu Y, et al. Cancer Treat Rev 2023;114:102520.
- Bontoux C, et al. J Pers Med 2022;12(10):1651.
- Riudavets M, et al. ESMO Open 2021;6(5):100260.
- Ren S, et al. ESMO Open 2022;7(1):100395.
- Zeng J, et al. J Natl Cancer Cent 2021;1(2):58–73.
- Yu X, et al. Front Oncol 2022;12:860313.
- Zhang S, et al. Thorac Cancer 2023;14(1):91–104.
- Goto K, et al. J Clin Oncol 2023;41(31):4852–63 inkl. supplements.
- Li BT, et al. N Engl J Med 2022;386(3):241–51 inkl. Supplements.
- S3-Leitlinie Prävention, Diagnostik, Therapie und Nachsorge des Lungenkarzinoms - Version 4.0, April 2025. Verfügbar unter awmf.org/assets/guidelines/020-007OLl_S3_Praevention-Diagnostik-Therapie-Nachsorge-Lungenkarzinom_2025-04.pdf. Letzter Zugriff: Januar 2026.
- onkopedia Leitlinie Lungenkarzinom, nichtkleinzellig (NSCLC); April 2025. Verfügbar unter onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@guideline/html/index.html. Letzter Zugriff: Januar 2026.


